
Почему украинцы так мало живут или Медреформа из первых уст реформаторов
На этой неделе в Верховной Раде решится судьба медицинской реформы, касающаяся абсолютно всех граждан Украины.

Накануне повторного голосования в Сумах 2 июня по инициативе Центра развития местного самоуправления прошел Межрегиональный форум "Дорожная карта" реформы здравоохранения в Украине", во время которого представители команды Ульяны Супрун рассказали, что они намерены изменить и чего ждать врачам и пациентам на выходе.
Начали с риторического вопроса: «Почему многие против?»
«Потому что затрагивает персональные коррупционные интересы»
Напомним, в мае Верховная Рада провалила голосование за включение в повестку дня правительственного пакета законопроектов о медицинской реформе. В частности, рассмотрение реформы не поддержали фракции БПП, Радикальной партии и ВО «Батькивщина». На этой неделе парламент повторно собирается рассмотреть вопрос вынесения в сессионный зал пакета законопроектов. Вторичный провал приведет к отсрочке медицинской реформы на 3-5 лет. В то время как нынешнее состояние дел в медицине не устраивает ни пациентов, ни медиков, ни Минздрав.
В Сумах реформаторы рассказали, как они бьются за реформу. Задача – убедить съехавшихся на Форум руководителей городов, районов, объединенных территориальных громад (ОТГ), управленцев системы здравоохранения Сумской, Харьковской, Полтавской и Черниговской областей, в том, что эта борьба ни на смерть, как уверяют противники преобразований, а на жизнь - за улучшение качества медицинского обслуживания, условий работы медперсонала, эффективность использования средств путем изменения системы финансирования.

Предполагалось участие и.о. министра здравоохранения Ульяны Супрун, но как объяснили представители МОЗ, она не смогла приехать в Сумы из-за заседания Национального совета реформ по вопросам здравоохранения и очень важной для дальнейшей судьбы медицинской реформы встречи с президентом. Как отметил заместитель министра Александр Линчевский, президент поддерживает концепцию изменений и сейчас идет обсуждение дальнейших шагов.

– Теперь, когда мы приобщили к борьбе президента, будем надеяться, что пойдет легче, - говорит он, отмечая большое сопротивление преобразованиям на всех уровнях. - По всем пунктам – начиная «деньги за пациентом», заканчивая электронным управлением – есть те, кто нас не воспринимают, те, кто не сможет теперь зарабатывать нечестно. Речь не только о закупках. Оказывается, места для коррупции имеются по каждому из пунктов плана реформ. У нас есть противники. Им не нравится, потому что затрагивает персональные коррупционные интересы. Поэтому идет борьба и в депутатском корпусе. Мы благодарим депутатов, которые нас поддерживают. Каждый голос «за» очень важен.
Почему в Украине не так, как в цивилизованном мире
Александр Линчевский рассказал о семи составляющих реформы, которые можно «потрогать» уже сегодня и назвал ориентиры, к которым следует стремиться:
1. Деньги идут за пациентом
- О чем речь? Внимательный ты врач – у тебя 3200. Не очень внимательный – у тебя 3200. Ты работаешь днем и ночью – у тебя 3200. У тебя в час дня еще очередь под кабинетом, а ты ушел на обед – все равно 3200. То же касается и больниц. Есть больница перезагруженная, люди лежат в коридорах, - финансирование идет на койко-место и на все что угодно, только не на выполненную процедуру. Переполненное или абсолютно пустое отделение – финансирование абсолютно одинаковое.
При новой системе финансирования, отношения пациент – врач – больница - государство меняется, и мы начинаем платить за услугу, т.е. за сделанную работу. Наконец-то ты начинаешь больше работать и больше зарабатывать, - говорит реформатор, называя это украинской мечтой. - Мы отказываемся от тарифной сетки. Лечебное учреждение может заработать столько, сколько может. Самая важная вещь: больше работаешь, больше зарабатываешь – легально, открыто. Можно зарабатывать на самом деле много, много работая. До этого никогда такого не было. Это основополагающая вещь. Это касается и «первички» и «вторички» и высокоспециализированной помощи. Это логично и естественно. Так должно быть. Это то, за что мы будем бороться.
Я не с луны здесь появился. Еще в сентябре я был нормальным торакальным хирургом отделения политравмы. Вы знаете, что я думал о чиновниках, о нас теперешних? Но теперь, когда смотришь на цифры в министерстве и понимаешь: деньги есть даже при теперешнем бюджете, но мы, министерство, тратим их куда попало, нерационально. И это из-за нашего небрежного управления деньгами врач не может до сих пор получать то, что для него на самом деле есть. От 19 до 40 тыс. грн. – это реальная цифра, которую мы просчитываем и видим: эти деньги на «первичке» могут быть. Но эти деньги должны идти тому врачу, что работает.
2. Закупки через международные организации
- Сейчас все закупки осуществляются через международные организации – ООН, UNICEF, Crown Agents. Мы даем им заказы, они с их авторитетом проводят тендер. В результате имеем колоссальную экономию. Только на одной вакцине мы экономим $17 миллионов! И это маленькая частичка. В 2015 году мы закупаем на всю страну 7 тысяч коронарных стентов и расходных материалов для коронарографии, сейчас за меньшую сумму денег мы закупаем 11 тысяч лучшего производителя. Вот что для нас значат международные закупки, кто бы там что ни говорил. Теперь мы можем говорить об установке ангиографа в Сумской области и можем говорить, что каждый острый инфаркт будет обеспечен стентом и всеми расходными для коронарографии. Вот это конечный результат международных закупок. Т.е. речь идет не об экономии, а о конкретных пациентах, которые отныне при необходимости будут получать бесплатно коронарные стенты.
3. Программа «Доступные лекарства»
Мы, украинцы, все равно сетуем: программа стартовала, но ой, до аптеки далеко идти; ой, а мне врач назначил такой препарат, а вот его как раз в программе и нет…
В таком масштабе впервые в истории мы имеем такую программу. Мы говорим: каждый украинец, по сути, обеспечен базовыми препаратами от важнейших социально-значимых заболеваний – сердечно-сосудистых, астмы и диабета. Каждый пациент гарантировано получает препараты бесплатно. Да, самый дешевый. Но каждый, самый последний бомж с вокзала приходит к врачу, получает рецепт и имеет препарат бесплатно. Все другие, кто не хочет получать препарат отечественный или дешевый европейский (кстати, европейских больше в программе), покупают с доплатой. Да, сегодня только 27 наименований, но по сердечно-сосудистым заболеваниям, диабету и астме мы имеем минимальный старт. И так будет всегда. Это социально значимые заболевания, для нас это важно. Нам надо лечить у пациента диабет сейчас, чтобы потом ему не отрезать ногу, чтобы он не был обузой ни для своей семьи, ни для нас с вами. Вот смысл программы «Доступные лекарства». Она стартовала. Мы видим, что можем себе позволить – это 27 препаратов, три группы заболеваний. Станем богаче, расширим.
4. Минимальный балл и широкий конкурс в медуниверситетах
- Чуть ли не самая важная реформа - реформа системы образования. Мы говорим об установлении минимального проходного балла. Ну, признайтесь себе, это же то, что мы с вами хотели, то, что внутренне чувствовали: ну не может абитуриент, получивший 110 баллов на ВНО (рекорд Украины – 102(!) – это уровень случайного тыка) быть принятым в медуниверситет. Мы его учим и потом делаем из него врача. Коллеги, разве вы хотите, чтобы он с вами работал рядом?! Или, прости Господи, лечил вас или ваших родственников? – обратился к залу А.Линчевкий. - Ну, нет же! Поэтому сейчас начинается стон по университетам, но минимальный проходной балл по трем сертификатам ВНО – 150 и точка. Не набрал 150, ты не можешь быть врачом – это естественно и логично.
Вторая вещь – широкий конкурс. Есть чудесная электронная система, которая будет распределять объем госзаказа (бюджетные места в университетах) в зависимости от того, куда пойдет абитуриент с высоким баллом. Со следующей вступительной компании мы говорим: университеты борются за лучших абитуриентов. Они сами еще этого не ощутили, не понимают, что за хорошего абитуриента надо бороться, т.к. чем больше придет абитуриентов, тем больше государственного финансирования получит вуз. Теперь не министерство в ручном режиме распределяет: в Киев столько-то мест, в Одесу – столько. Решает абитуриент, где ему лучше учиться. Мы имеем здоровую конкурентную среду, которая потом будет позволять университетам хвастаться программами, доказывая, почему надо учиться именно у них. Таким образом, создается стимул для их развития.
5. Лицензионный экзамен включает международные основы медицины
- Это то, что мы будем защищать до последнего, - настаивает А.Линчевский, аргументируя простыми истинами. - Все болеют одинаково – и в Америке, и в Европе, и в Украине. Почему у нас разные тесты, разные экзамены? Так не должно быть. Мы гармонизируем украинский выпускной лицензионный экзамен с программой «Международные основы медицины», к которой мы присоединяемся. Тоже понятен шум и неудовлетворение. Ой, нам этого не задавали. А нас с вами, как пациентов, интересует, что он шесть лет учил что-то не то, ему плохо преподавали и теперь он приходит к нашим с вами детям и… ему это не задавали?!
Результаты пробного тестирования в марте показывают: украинский студент во всех вузах страны международную часть теста сдает на 37 процентов от уровня среднего европейского и американского студента! Вот это реальная цена нашего образования. Теперь мы поднимаем планку: международные основы медицины включаются в украинский лицензионный экзамен. И теперь, если ты не тянешь – не получаешь диплом. Все! Давайте делать образование качественным. Это сложно. Надо будет читать.
6. Международные протоколы лечения
- Приказ министерства здравоохранения уже есть и в законопроекте есть. О чем речь? Вся информация в открытом доступе: украинцы болеют и умирают приблизительно от тех же заболеваний как и в Европе. Но если вы возьмете топ-10 препаратов, которые назначаются в Украине и в Европе, не найдете ни единого совпадения. А почему так?! Но так есть, как бы ни было стыдно и ужасно. Досадно, что мы об этом только сейчас говорим.
Опомнитесь! Мы имеем хороших людей, академию наук, прекрасных врачей, которые днем и ночью работают и… назначают не то. Тому есть разные причины, но на сегодня приказом от 28 апреля уже разрешается использовать международные протоколы лечения. Тем, чем лечится американец или европеец, теперь разрешено лечиться украинцам. Это только первый шаг. Дальше будем требовать содействовать тому, чтобы доказательная медицина вводилась у нас без всяких процедур адаптации, влияния фармакологии и проблем в образовании.
7. «Скорая» должна доезжать скоро
- Я бы не касался Сум и дорог сейчас. Давайте я вам о своем Киеве расскажу. Есть в городе 20 подстанций скорой помощи. Трехмиллионный город – 20 подстанций. Мы все знаем, что «скорая» выезжает и стоит в пробке. Такой же самый Торонто, такая же плотность, те же самые три миллиона, а подстанций «скорой» в два раза больше. Ну это же не сложно. Вместо одной подстанции сделать четыре – это логично. Не так наглядно, но это касается и сельской местности.
Есть мировой стандарт – 8 минут. Если скорая не доезжает за 8 минут и пациент почему-то выживает, он выживает не благодаря скорой. Если человеку отрезало две ноги, и он почему-то не умер, ему просто повезло. А задача «скорой» - спасти того, кто может умереть в первые минуты. Поэтому фактор скорости доезда очень важен. Это не только расположение подстанций, а и количество машин. Их должно быть больше.
Что говорить о постановлении, разрешающем в сельской местности доезжать за 20 минут?! Не говоря уже о неравноправии: в городе – 10, в селе – 20. Почему? В селе не так болит?! И если в селе надо доезжать за 8 минут, а мы не можем, т.к. нет машин, значит - нужны машины, нет дорог, значит – нужны дороги. Скорая является помощью, если она доезжает за 8 минут. Это наш медицинский стандарт. Это доказательная медицина. Отсюда мы выходим на количество машин, дороги и образование. Речь пойдет и о стандартах оказания экстренной медицинской помощи.
Отступать дальше некуда: по соседству Чад…
Советник и.о. министра здравоохранения один из авторов реформаторских законопроектов Юрий Джигир (входит в рабочую группу при МОЗ) напомнил участникам Форума, что западные эксперты уже давно акцентировали внимание на назревающей в Украине катастрофе.

- Примерно 10 лет тому назад Всемирный банк реконструкции и развития выпустил одну из своих программных аналитических публикаций. Заголовок: «Кризис смертности в Украине». Подзаголовок: «Трагедия, которой можно избежать». Дальше можно не читать. Десять лет назад демографы Всемирного банка, ООН отметили, что Украина зашла в «красную» зону по многим демографическим показателям. Их аналитический вывод и посыл к Украине был: делайте что-то сейчас, трагедия не является неотвратимой, ее можно избежать. Действия не были предприняты.
2013-ый год, журнал The Economist, очень профессиональное британское издание: «Украина – глобальный лидер по смертности». Т.е. в 2013-ом году Украина становится №1 в мире по смертности. По соседству Чад, Конго, Центральная африканская республика, Сомали, Афганистан. Немного скрасила это соседство Болгария (там большая доля ромской общины, где очень высокая детская смертность).
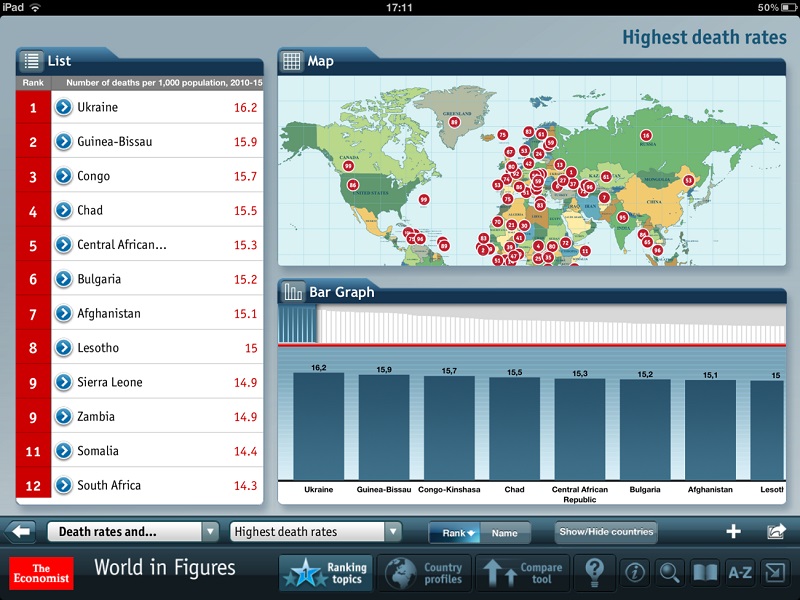
Первый вывод из всей этой истории, вести дела как раньше – это не вариант, - подытожил эксперт, переходя к трем законопроектам, продвигающимся к принятию через политическое согласование.
«Вряд ли мы сможем завалить проблему деньгами»
Предвосхищая распространенное суждение «Дайте медицине больше денег, и все наладится» Юрий Джигир отметил:
- Расходы на медицину на душу населения (в долларах, скорректированных на инфляцию) растут по экспоненте (удваиваются через определенные равные промежутки времени). Но за это время все показатели системы даже не дрогнули. Эта картина выглядит апокалиптически: система проглотила финансирование (понятно, что его очень мало) не дрогнувши на выходе. Значит - увеличение финансирования в долларовом эквиваленте на душу населения не дало эффекта. Более того, ресурс страны ограничен, и вряд ли мы сможем завалить проблему деньгами. Мы можем вести переговоры о дополнительных ассигнованиях, показав какие-то изменения в правилах игры, какие-то попытки изменить работу системы, аргументировав, что новые правила дадут лучший результат, чем был до этого.

Диагностика системы проведена многими организациями. Найден профессиональный консенсус в том, что это проблема не только профессионализма, а значительно шире – на инженерном уровне заложены определенные системные пороки, не позволяющие давать лучшие результаты, какие бы лучшие кадры туда не загнали, или какое лучшее финансирование мы бы туда не дали.
Первый порок – сметное (тарифное) финансирование. Большинство стран в нашем регионе от этой системы отказалось, поскольку она не дает никаких стимулов – у всех одна зарплата, расходы на содержание учреждений одинаковые.
Второй системный порок, не устранив который нельзя двигаться дальше – раздробленность медицинских бюджетов. Сейчас мы аккумулируем средства на национальном уровне (НДС платят все, покупая товары) и дробим медицинской субвенцией на очень маленькие карманчики. Ежегодно начинается «рулетка»: каждый мер, руководитель района начинает тянуть «лотерейные билеты». Один вытаскивает счастливый билет и получает уровень заболеваемости ниже среднего по стране, другой – не счастливый – выше среднего. А денег всем дадут, как «в среднем по стране». А там реальные больные, и мы имеем этот поток через медиа: заболела такая-то, нужна такая-то сумма денег… Эта сумма для страны подъемная, она есть. Но ее нет у этого конкретного мера, в этом городе или районе, потому что пул застрахованных маленький. При пуле 40 миллионов, мы снимаем статистическую погрешность. Мы направляем деньги по факту страхового случая – по факту заболевания.
Третий системный порок – конфликт интересов. Нельзя сказать, что это апокалипсис и катастрофа, но этот фактор нам явно не помогает, подавляя эффективность. Это когда с одной руки услуга покупается и предоставляется. Условное руководство района или города должно купить медицинскую услугу в интересах своих жителей, но в то же время это система ее учреждений, интересы которых надо защитить. Я не утверждаю, что решения принимаются не в интересах жителей, но где-то как-то в подкорке руководителя будет желание защитить интересы своих учреждений. Цивилизованный подход большинства стран – в разведении этих ролей. Как минимум должен быть не один центр принятия решений.
Что делать? – Ответ в пакете
- Наш пакет законопроектов предлагает решение этих системных пороков, - утверждает Ю.Джигир. - Несмотря на недостатки нашей системы, она имеет несколько сильных сторон, которые в процессе реформы хотелось бы не потерять.
Первая сильная сторона – государственное финансирование системы здравоохранения.
Это цивилизованный тренд. Даже развитые страны с высокой налоговой дисциплиной, имеющие отдельные сборы для финансирования здравоохранения, сталкиваются с дефицитом и очень активно дофинансируют свои фонды. В украинских реалиях, если мы начнем собирать деньги на здравоохранение с фонда оплаты труда, с дополнительных платежей на доходы людей это будет Пенсионный фонд №2.
Мы сохраняем государственное финансирование, просто начинаем управлять этими деньгами по-другому: платим за услуги. Созданием Национальной службы здоровья – отдельного центрального органа, который будет техническим оператором этих средств, мы решаем проблему конфликта интересов. Местная власть остается владельцем медучреждений, хозяйственником, управленцем, но она не может субсидировать лечебные учреждения (может, но только дополнительно, за счет собственных доходов). Государство обязуется платить за предоставленную услугу в том месте, где она была предоставлена. Услуга не предоставлена – государство не платит.
Мы не выбрасываем местную власть их этого сектора, как некоторые говорят. Это не правда. Громады, имеющие ресурсы и желающие что-то делать дополнительно к обязательствам государства, могут поддерживать свои учреждения или внедрять программы сверх гарантированного государственного пакета. Это то, что касается изменений в бюджетный кодекс.
Закон о льготах воинам АТО – наш сигнал в ответ на спекуляции на теме совместной (государство+пациент) оплаты за медуслуги на вторичном уровне, предусмотренной в базовом законе. Мол, людям придется платить 100 процентов, т.к. государство перестанет финансировать и переложит все на людей. Идея с дополнительными гарантиями для воинов АТО для того, чтобы показать новый способ реакции на эту проблему: МОЗ не занимается социальной политикой, МОЗ занимается организацией предоставления медицинских услуг. В перспективе возможно определенные медуслуги будут предоставляться по софинансированию и будет категория людей, которые по какой-то причине будут не в состоянии эту часть заплатить. МОЗ – это не тот орган, который должен определять эти уязвимые категории населения. У нас есть министерство социальной политики с набором инструментов для определения этих групп и разработки отдельных программ социальной поддержки - покрытия части софинансирования.
Суть нашего базового законопроекта – начать честный диалог с обществом: на что у нас есть деньги, и что мы обещаем. Уже очевидно, что нет никакого, даже теоретического, шанса на исполнение обещания «все всем бесплатно». Это же обман.
На уровне закона мы делаем несколько гарантированных обещаний того, что государство должно обеспечить – первичная, экстренная и полиативная помощь. Мы вводим понятие гарантированного государственного пакета, на что государство должно найти деньги. И это реалистично.
Другой вопрос – вторичная, специализированная помощь. Мы говорим: государство будет платить до тех пор, пока у него есть деньги. Каждый год будет утверждаться детализированный список, за что государство платит. Очевидно, что-то в этот список не попадет, но в него точно должны попасть все факторы, влекущие катастрофические медицинские расходы. Совместное финансирование никогда не рассматривалось, как основной инструмент сбора денег с пациентов. Это инструмент влияния на поведенческие модели людей или предоставления возможности путем официального софинансирования получить дополнительные услуги (индивидуальная палата, лучшие условия и пр.), если есть на это деньги и учреждение готово их предоставить. Схожая система в Британии, скандинавских странах.
По состоянию на сегодня люди половину добавляют с кармана. Задумка реформы – не переложить оплату за медуслуги 100-процентно на граждан. Наоборот: первый враг реформы, которого мы хотим убить, - это катастрофические расходы. По опросам, до 900 тыс. домохозяйств в год несут катастрофические медицинские расходы. Это значит – сотни тысяч домохозяйств ежегодно продают имущество, вкладывают все сбережения и все равно не могут помочь своему близкому в случае тяжелой болезни. А свыше 90 процентов людей живут в перманентном страхе столкнуться с серьезной болезнью. Это абсолютно неприемлемая ситуация. Очевидно, какую-то незначительную доплату за дополнительные услуги люди могут вносить. Но что касается дорогостоящего лечения тяжелых болезней, о совместной оплате не может быть и речи. Заголовки, вбрасываемые в медиа «МОЗ отказывается лечить онкологию» и пр. – это просто аморальные спекуляции.
Эту проблему нужно решить уже завтра, и мы можем это сделать, т.к. это происходит не потому что у нас нет денег, а потому что система финансирования не позволяет закрыть катастрофические риски. В Польше переход от сметного финансирования к новой модели был очень жесткий – треть учреждений легло моментально. Мы будем делать этот переход более мягким. Госпитальные округа – не являются краеугольным камнем реформы, вопреки бурным эмоциям в обществе. Это вещь в себе, которую неплохо бы иметь как инструмент в переходный период. К удивлению эта невинная инициатива вызвала яростное сопротивление в некоторых громадах.
«Первичка» на низком старте: ориентация по срокам
- Чтобы отказаться от тарифной сетки и начать финансировать «первичку» по-новому, нужны изменения в законодательстве. Без голосования в парламенте это невозможно. Если депутаты будут настаивать на осени или январе, это будет осень или январь. Мы со своей стороны готовы на июль, но если это будет цена компромисса – либо в январе, либо никогда, мы будем вынуждены тянуть до января. Сейчас мяч на поле Верховной Рады. Идут переговоры, консультации – Нацсовет реформ, Президент, фракции, - говорит Александр Линчевский.
Готовность электронной системы здравоохранения «E-Health» к июлю подтвердил отвечающий за развертывание этого ресурса руководитель проектного офиса (Transparency International Украина) Юрий Бугай.

На первом этапе данный продукт необходим, чтобы МОЗ знало, сколько же в стране реальных пациентов, наблюдало процесс распределения их по семейным врачам (путем подписания деклараций), а врачей - по медучреждениям, где они практикуют, чтобы избежать двойного финансирования, когда «деньги пойдут за пациентом».
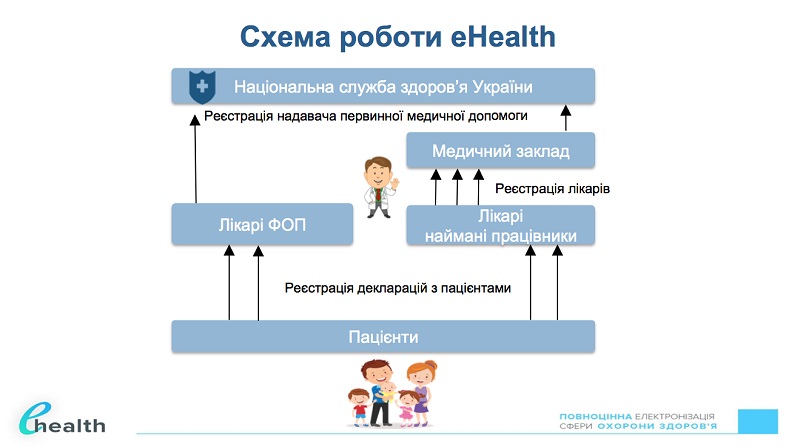
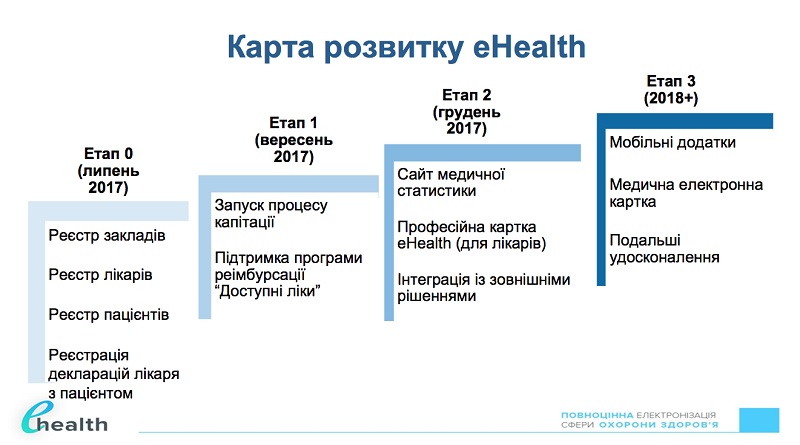
- Мы на низком старте, - сообщил Ю.Бугай. - В июне будем презентовать версию, позволяющую регистрироваться медучреждениям. С июля появится возможность регистрации врачей и пациентов. МОЗ уже получило информацию о пациентах с участков – это т.н. «красный» список, достоверность которого проверить нельзя. Как только пациент подписывает декларацию с врачом, он автоматически перебрасывается в «зеленый» список, в соответствии с которым и будет идти финансирование. Важно, чтобы декларация не была подписана без согласия пациента.
- Между тем есть план «Б», - поделился Юрий Джигир запасным вариантом на случай провала голосования в Парламенте. - Сейчас ведутся консультации с министерством финансов о том, чтобы в этом году в рамках внесения изменений в бюджет выделить отдельную программу на т.н. «капитационный бонус». Т.е. для «первички» на протяжении второго полугодия будет два платежа: дополнительно к тем средствам, что они имеют сейчас, предусмотреть премию за подписанные декларации реальных пациентов (из т.н. «зеленого» реестра). Сумма также сейчас дискутируется, но мы бы хотели, чтобы для врача это была значимая годовая премия, которая адекватно вознаградила усилия тех, кто будет активно подписывать декларации с пациентами.
Чтобы выбор доктора на момент подписания декларации был осознанным, уже сейчас А.Линчевский советует семейным врачам, участковым терапевтам и педиатрам говорить со своими потенциальными пациентами, а людям – с врачами. Поскольку состояние взаимоотношений врач-пациент сейчас не устраивает никого. Надо начинать налаживать новую систему общения – снизу доверху.
К сведению:
Реформаторский пакет, призванный изменить систему финансирования здравоохранения в Украине состоит из следующих законопроектов:
• №6327 "О государственных финансовых гарантиях предоставления медицинских услуг и лекарственных средств"
• №6328 "О дополнительных государственных финансовых гарантиях предоставления медицинских услуг и лекарственных средств лицам, защищающим независимость, суверенитет и территориальную целостность в антитеррористической операции и обеспечивающих ее проведение"
• №6329 "О внесении изменений в Бюджетный кодекс Украины"
По тематике
Другий етап медичної реформи на Сумщині: скільки передбачено коштів та послуг?
Минув майже місяць з моменту старту другого етапу медичної реформи. Закладам охорони здоров’я було надано можливість укласти договори з Національною...
Програма медичних гарантій стартувала у 42-ох спеціалізованих медичних закладах Сумської області
1 квітня стартувала перша в Україні Програма медичних гарантій – перелік медичних послуг, які держава гарантує пацієнту. Договори з Національною...
Готовы ли Сумы к продолжению медреформы?
В Сумской мэрии состоялось заседание членов рабочей группы по вопросам усовершенствования деятельности и функционирования коммунальных некоммерческих предприятий - учреждений здравоохранения...
Приватна клініка в Кролевецькій ОТГ уклала договір із Національною службою здоров'я України
Кролевецька приватна лікарня ТОВ "Мій лікар" стала одним із 12 перших приватних закладів в Україні, які уклали договір із Національною...
В Сумах презентовали eHealth
Сумские врачи первичного звена, как и их коллеги по всей Украине, уже могут регистрироваться в электронной системы здравоохранения eHealth и...
«Скринінг здоров’я 40+»: як працюватиме програма
11.12.2025 16:43
Окупанти пригальмували наступ, але б’ють по цивільних
08.12.2025 17:56
Графіки погодинних відключень - що кажуть в Сумиобленерго
07.12.2025 19:38
Північний форпост: "Робимо для хлопців. Для наших дітей"
05.12.2025 12:09
Як обрати ідеальний ноутбук та аксесуари для роботи і навчання
25.11.2025 22:15
Окупанти різко активізувалися на Сумському напрямку
24.11.2025 18:18


Олена Ставицька
поліцейська зі спецпідрозділу "Білий янгол"

Снігова королева (Бенте Лоне, 2025) IMDB 7.6
Кино Кінопалац "Дружба"
12.15 
Монстр під ліжком (Браян Фуллер, 2025) IMDB 7.1
Кино Кінопалац "Дружба"
20.00 
Зоотрополіс 2 (Джаред Буш, Байрон Говард, 2025) IMDB 7.7
Кино Кінопалац "Дружба"
13.50 
Місія Санта (Рікард Куссо, Дам'ян Мітревскі, 2025) IMDB 6.0
Кино Кінопалац "Дружба"
10.30 
Батьківські збори (Мітя Шмурак, 2025) IMDB 7.0
Кино Кінопалац "Дружба"
16.00 
Школа Санти: Врятувати Різдво (Люсі Гест, 2025) IMDB 7.0
Кино Планета Кіно
17.10 
Сентиментальна цінність (Йоакім Трієр, 2025) IMDB 8.0
Кино Планета Кіно
14.00 


































